El periodonto tiene como principal función la de sujetas los dientes dentro de la arcada durante los procesos masticatorios en los cuales se realizan fuerzas importantes. Para poder ejercer esta función, el periodonto está divido en dos tipos principales:
- El periodonto de protección o la encía
- El periodonto de inserción, formado por el hueso alveolar, el ligamento periodontal y el cemento radicular.
La encía es la parte de la mucosa masticatoria la cual cubre la apófisis alveolar y envuelve la porción cervical de los dientes. Adquiere su forma y textura final durante la erupción dental. En la encía se dividen claramente dos partes:
- La encía libre
- La encía adherida
La encía libre es la que no está directamente unida al diente sino tiene una parte si adherir, llamado surco gingival, este tipo de encía tiene un profundidad máxima de 1 o 2 milímetros. El otro tipo de encía, la encía adherida, se extiende en dirección apical hacia la unión de la mucosa con la encía, donde continúa con la mucosa alveolar. Esta encía presenta su capa más superficial, el epitelio, con queratina. Tiene un color rosa pálido con un punteado de naranja característico. Este tipo de encía tiene un grosor mínimo en los caninos y premolares inferiores, por lo que estos dientes son más susceptibles a padecer enfermedades periodontales.
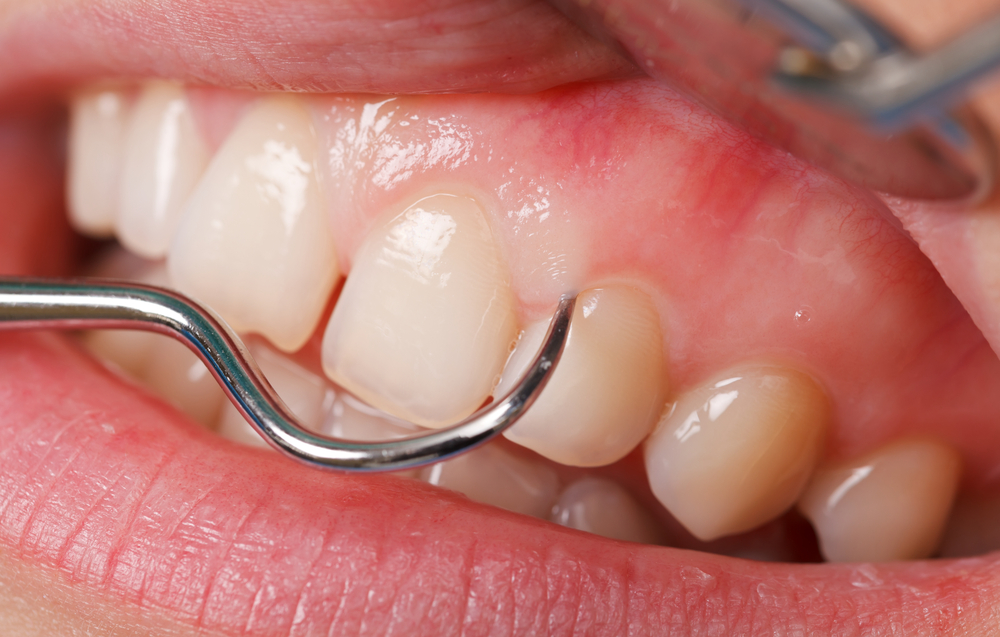
Clínicamente no se puede evaluar la encía libre pero si que se puede diferenciar de la encía adherida mediante el sondaje, el cual se realiza con una sonda periodontal. La existencia de un sondaje mayor a 3 milímetros indica la presencia de patología porqué hay una existencia de una bolsa periodontal, siendo esta un signo patológico que caracteriza la enfermedad periodontal.
El color de la encía puede variar a causa de diferentes enfermedades sistémicas. Por ejemplo, en la enfermedad de Addison aparece una línea de color negro en la encía debido a la hipofunción dental, en la gingivitis descamativa hay un enrojecimiento con descamación de la encía, habitualmente en la menopausia, otro ejemplo sería en la hepatitis hay una inflamación de la encía con color amarillento causado por el aumento de bilirrubina.
Es sabido que la presencia de placa bacteriana en la cavidad oral activa unos mecanismos inflamatorios debido a la producción de toxinas por parte de las bacterias, provocando destrucción de los tejidos. En primer lugar las encías se van desprendiendo de los dientes progresivamente formando de esta forma las bolsas periodontales que se rellenaran de mas bacterias y toxinas. Cuando esto dura tiempo, las bolsas periodontales se extienden haciendo que la patología inflamatoria llegue hasta el ligamento periodontal, hueso alveolar y cemento radicular, pudiendo comportar una pérdida de inserción y a la larga la pérdida de los dientes afectados.
Así pues, el factor primario de las enfermedades periodontales es la presencia de la placa. La placa bacteriana se acumula primero de forma supragingival, es aquí donde se puede intervenir mediante su eliminación para prevenir el desarrollo de la enfermedad periodontal. Si no se elimina esta placa, las bacterias avanzan hacia apical para formar placa subgingival la cual favorecerá la enfermedad periodontal. Por lo tanto, los mecanismos preventivos son muy importantes para prevenir la pérdida de inserción de los dientes.
Las enfermedades gingivales puede estar o no asociadas a placa dental. Las asociadas a placa dental pueden ser:
- Gingivitis causada exclusivamente por placa
- Gingivitis modificada por factores sistémicos
- Gingivitis modificada por fármacos
La gingivitis causada por placa se manifiesta clínicamente con cambios de color, aumento del tejido gingival inflamatorio y sangrado durante el sondaje. La acumulación de placa puede ser estimulada por factores locales, como la presencia de cálculo o restauraciones mal ajustadas, por la malposición de los dientes, entre otros. El tratamiento de la gingivitis consiste básicamente en la modificación y mejora de la técnica de higiene oral haciendo visualizar al paciente dónde se encuentra la placa bacteriana y dónde se tiene que insistir más con el cepillado.
La gingivitis modificada por factores sistémicos puede ser debida a la pubertad, al ciclo menstrual o al embarazo. En la pubertad hay ciertos cambios hormonales, como el aumento de la testosterona, los cuales favorecen la aparición de bacterias que causaran una gingivitis más grave. Los niveles elevados de estradiol en el ciclo menstrual favorecen cambios gingivales. Durante el embarazo hay los niveles de progesterona elevados la cual puede ser utilizada por algunas bacterias y ocasionar gingivitis e incluso un granuloma piogénico.
Algunos fármacos producen aumento del tejido gingival. Este está caracterizado por un crecimiento desmesurado de los fibroblastos que están alterados, los cuales terminan fabricando más colágeno. Habitualmente el tratamiento suele ser quirúrgico (gingivectomía) e intentar sustituir el fármaco causante. Los fármacos que causan este aumento gingival son las hidantoínas (para el tratamiento de las convulsiones), las ciclosporinas (para el tratamiento de determinadas enfermedades autoinmunes y para controlar el rechazo de los trasplantes de órganos) y los fármacos bloqueantes de los canales de calcio, como el nifedipino, verapamil y diltiazem (utilizados para el tratamiento de la insuficiencia cardíaca, hipertensión arterial o problemas miocárdicos.
Existen factores modificantes los cuales conducen a una patología gingival. Algunas enfermedades sistémicas forman pate de estos factores. La Diabetes Mellitus es una enfermedad endocrina en la cual hay una pérdida de inserción más rápida si está no está adecuadamente controlada. El hábito tabáquico es otro factor modificante el cual dificulta una buena curación, favorece las bacterias patogénicas, disminuye las defensas biológicas, etcétera.
Por lo que es de gran importancia evitar todos los factores negativos para las enfermedades gingivales así como tener controladas varias patologías sistémicas y medicamentos los cuales pueden tener una relación directo con la enfermedad gingival y patología periodontal.
REFERENCIAS
- Manual de Periodoncia. Echevarría García JJ, Echevarría Manau A. Ed. Ergon. Barcelona, 2007.
- Carranza’s Clinical Periodontology. Newman, Takei, Kllokkevold, Carranza. Ed. Elsevier, 10th Edition.





